Содержание:
- Патогенез: что происходит во время инфаркта?
- Причины
- Виды инфаркта
- Как протекает инфаркт?
- Симптомы и признаки
- Последствия
- Диагностирование
- Первая помощь при инфаркте
- Лечение инфаркта
- Образ жизни и реабилитация
- Народная медицина
Инфаркт миокарда — острое состояние, форма некроза сердечной мышцы, возникновение которой обусловлено недостаточностью кровотока по артериям. Характеризуется появлением очаговых некротических поражений в сердце, является наиболее распространенной разновидностью ишемической болезни или коронарной недостаточности.
Кто повержен инфаркту?
Преобладающий возраст развития инфаркта — 45-70 лет, пол — мужской. Общая заболеваемость — 145 случаев на 100 тыс. населения. Чаще болезнь наблюдается среди жителей крупных городов. Летальность инфаркта — до 40%.
Патогенез: что происходит во время инфаркта
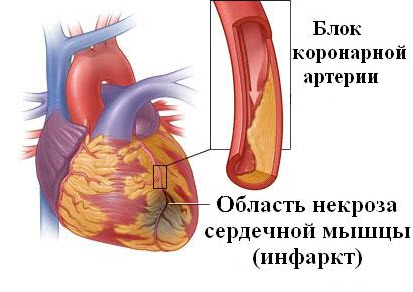
Некротизирование участков сердца обусловлено гипоксией (недостатком кислорода), развивающейся на фоне некоторых заболеваний и состояний, вызванной частичным или полным прекращением кровотока по сосудам.
Возникновению острого процесса предшествует активная работа сердца, выброс гормонов, продуцируемых надпочечниками, усиление свертываемости крови. При этом потребность сердечной мышцы в кислороде нарастает, а движение крови по артериям замедляется вследствие их стеноза или тромбирования. Дальнейшее усугубление состояния больного происходит из-за всасывания продуктов распада некротической ткани и формирования аутоантител, которые вызывают бурную аутоиммунную реакцию в организме.
Причины
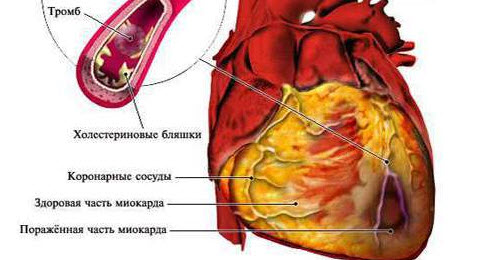
Чаще всего инфаркт миокарда является осложнением болезней, приводящих к нарушению нормального кровотока к сердечной мышце. В результате развивается тяжелая ишемия зоны по причине закупорки артерии или ее критического сужения при участии тромба, атеросклеротической бляшки или их сочетания
Заболевания, способные провоцировать инфаркт миокарда:
- Атеросклероз сосудов, чаще — венечных артерий (до 95% случаев инфаркта).
- Тромбоз коронарных артерий и его следствие — тромбоэмболия.
- Эмболизация артерии опухолями.
- Расслоение аорты или венечной артерии.
- Аномалии артерий, например, сдавливание их мышечными волокнами.
- Резкое увеличение физической нагрузки, что приводит к острой нехватке кислорода в сердечной мышце.
Факторы риска при инфаркте миокарда:
- сахарный диабет, нарушения белкового и липидного обмена;
- артериальная гипертензия;
- повышение свертываемости крови;
- артериальные ангиоспазмы;
- аритмии, тахикардии, пороки сердца;
- подагра;
- псориаз;
- травмы сердца, ранее проведенные оперативные вмешательства, установка искусственного клапана;
- курение, амфетаминовая наркомания;
- ожирение;
- стрессы;
- низкая двигательная активность.
[tip]Есть данные о наследственной предрасположенности к развитию ишемической болезни, что чаще всего связано с генетически обусловленной передачей некоторых болезней (сахарного диабета, нарушений липидного обмена).[/tip]
Виды инфаркта
По глубине поражения заболевание бывает:
- Трансмуральный инфаркт (поражение мышечной стенки сердца по всей толщине).
- Интрамуральный инфаркт (очаги некроза расположены в толще миокарда).
- Субэндокардиальный (некроз миокарда локализуется в области соединения с эндокардом).
- Субэпикардиальный (очаг некроза миокарда находится в зоне срастания с эпикардом).
По размеру зоны патологии:
- Крупноочаговый (обширный) инфаркт.
- Мелкоочаговый инфаркт.
- Атипичные формы.
По области локализации:
- Передний инфаркт, или инфаркт передней стенки (развивается при нарушении функции левой венечной артерии, а именно — ее межжелудочковой ветви, приводит к поражению верхушки сердца и желудочков).
- Задний инфаркт (стеноз правой венечной артерии, некроз задней стенки желудочков и их перегородки).
Как протекает инфаркт? Стадии
В течении заболевания выделяют стадии, или периоды инфаркта:
- Предынфарктный (ишемия). Может продолжаться несколько суток или недель, сопровождаясь приступами стенокардии.
- Острейший (некробиоз). Длится от получаса до 7 часов.
- Острый (некроз). Формирование участков некротической ткани (2-14 дней).
- Подострый. Первичное формирование рубцов, разрастание грануляционной ткани в сердечной мышце (до 50 дней).
- Постинфарктный (окончательное рубцевание). Сердце приспосабливается к новым условиям функционирования (до 70 дней).
Симптомы и признаки
Клиника обширного и мелкоочагового инфарктов различаются, что обусловлено размером пораженной зоны сердечной мышцы.
Симптомокомплекс крупноочагового инфаркта миокарда может включать:
Предынфарктный период:
- приступ стенокардии, имеющий продолжительное течение, не устраняющийся приемом лекарств;
- подавленность, тревога;
- нарушения сна.
Острейший период:
- сильнейшая и длительная боль в груди, преимущественно, в левой половине;
- жжение, давление, ломота за грудиной;
- иррадиация болей в лопатку, плечо, шею, челюсти, иногда — в бедро;
- слабость, беспокойство, страх смерти;
- одышка, недостаточность дыхания, хрипы;
- бледность кожи, обильное выделение пота;
- резкие скачки давления, урежение пульса, нарушение ритма сердца;
- обмороки;
- рвота.
Острый период:
- снижение артериального давления;
- уменьшение интенсивности болей;
- субфебрильная температура тела;
- изменение лабораторных показателей крови.
В подостром периоде вследствие изменения условий функционирования сердца развивается сердечная недостаточность, разные виды аритмий, блокада сердца. При благоприятном исходе симптомы заболевания постепенно уменьшают интенсивность, но, в случае формирования аневризмы, могут и нарастать.
Одышка, как правило, наблюдается только при физической активности, приступы стенокардии отсутствуют, что может означать полное стенозирование артерии.
Выжившие больные с малой степенью поражения миокарда могут вернуться к нормальной жизни уже в постинфарктный период; в большинстве случаев у них развивается аритмия сердца, неопасная для жизни.
Выраженность симптомов при мелкоочаговом инфаркте гораздо меньшая: боли слабее, перепады давления практически отсутствуют, аритмия и тахикардия — умеренные. Такой тип инфаркта довольно опасен, поскольку может остаться незамеченным больным, но способен предшествовать развитию обширного заболевания. Атипичные формы инфаркта могут не приводить к появлению болей, а также вызывать их локализацию в нехарактерном месте.
Последствия и осложнения для человека
В трети случаев развивается повторный инфаркт, обычно, в течение 3-х лет после первого эпизода, что часто приводит к смерти больного. После начального заболевания причиной летального исхода становятся осложнения, возникающие сразу или спустя некоторое время:
- кардиогенный шок — нарушение сокращений сердечной мышцы, появление коллапса, анурии, практически не поддающихся лечению;
- острая сердечная недостаточность (отек легких, учащение биения сердца, резкое снижение давления);
- тромбоэмболия легочной артерии (закупорка просвета сосуда тромбом);
- блокада сердца;
- разрыв или надрыв сердца, межжелудочковой перегородки (смерть наступает мгновенно).
Последствия инфаркта миокарда, которые ухудшают прогноз и способны сделать человека тяжелым инвалидом, а при отсутствии мер медицинской помощи — и вызвать смерть: аневризма, перикардиты и плевриты, трофические язвы желудка, тромбоэмболия артерий конечностей, парезы кишечника. Во многих случаях у больного развиваются психические расстройства (депрессии, тревога, спутанность сознания, навязчивые мысли, истерия), нарушения ритмов сердца.
Прогноз инфаркта миокарда во многом зависит от состояний, возникающих в острейший и острый периоды.
[tip]Погибают около 30% больных, не успев добраться до медицинского учреждения. Из выживших до трети умирает в течение месяца после инфаркта, и еще около 10% — через год после болезни.[/tip] При раннем поступлении в больницу, восстановлении кровотока в сосудах и сохранении функций желудочков прогноз благоприятнее.
Диагностика и анализы
Диагноз устанавливается на основании характерной клиники инфаркта, особенно — прогрессирующей стенокардии и отсутствии эффекта от приема нитроглицерина. Данные ЭКГ (основной метод обследования) и эхокардиографии оцениваются уже после помещения больного в реанимацию стационара. В анализе крови обнаруживают свободный миоглобин, увеличение уровня креатинина, СОЭ, лейкоцитов, нейтрофилов, тропонинов. Для исключения осложнений со стороны легких выполняют рентгенографию грудной клетки.
Заболевание дифференцируют с перикардитом, тромбоэмболией легочной артерии, острым панкреатитом, внутренними кровотечениями, различными типами кардиопатий, очаговой дистрофией миокарда, плевритом, болезнями пищевода, язвой желудка.
В чем разница между инфарктом и стенокардией?
У больных с хроническими заболеваниями сердца следует различать признаки инфаркта от стенокардических приступов:
- боли очень интенсивные;
- длительностей болей — дольше 15-ти минут;
- состояние человека не улучшается после приема нитроглицерина.
Первая помощь при инфаркте
В случае подозрения на инфаркт «скорая» должна быть вызвана неотложно. До ее приезда больному дают 1 таблетку нитроглицерина, а чуть позже — аспирин и 60 капель корвалола, валокордина. При наличии необходимо выпить и 2 таблетки панангина.
Исключаются любые движения человеком, для чего он укладывается на ровную поверхность с обеспечением доступа свежего воздуха и свободой шеи от сдавливающей одежды. Если наступает приступ рвоты, больного поворачивают на бок. При отсутствии дыхания выполняют манипуляции по вдоху-выдоху «рот в рот». После уточнения пульса на сонной артерии, возможно, понадобится проведение непрямого массажа сердца.
Лечение инфаркта
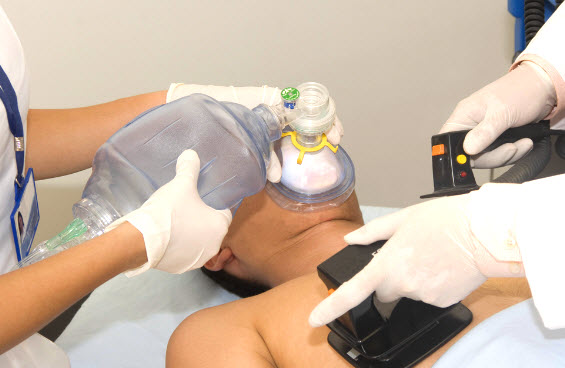
Реанимация проводится, если имеются признаки клинической смерти больного. Помимо искусственного дыхания, в машине скорой помощи имеются электрические дефибрилляторы, которые применяют под контролем ЭКГ. Те же меры, наряду с подключением к аппарату вентиляции легких, введением адреналина и хлористого кальция, электростимуляции сердца, используются и при поступлении человека в стационар кардиоотделения.
После восстановления дыхания и кровотока человека помещают в реанимационную палату, где проводят курс интенсивной терапии:
- Уменьшение болевого синдрома — нитроглицерин под язык, атропин, опиаты и их производные внутривенно (омнопон, раствор морфина, налбуфин, трамадол, нифедипин, диуманкал, просидол).
- При отсутствии эффекта от опиоидных анальгетиков применяют адреноблокаторы (метопролол, бетаксолол, пиндолол, тимолол, соталол, небиволол) или нитроглицерин или кордиамин в высокой дозе внутривенно капельно.
- Предотвращение угнетения дыхания — налоксон внутривенно, кислородная маска.
- Антиагрегантные средства — аспирин, в разовой дозе 200-300 мг. В последующем дозировку снижают.
- Препараты-антитромболитики капельно не позднее, чем через 4 часа после инфаркта (стрептокиназа, стрептодеказа, урокиназа, алтеплаза). При подозрении на инсульт, внутренние кровотечения эти препараты строго противопоказаны. Пациентам с аллергическими реакциями дополнительно вводят преднизолон.
- Антикоагулянты — гепарин капельно, далее — внутримышечно.
- При поражении желудочков — раствор хлорида натрия внутривенно, введение добутамина.
- При осложнениях после антитромболитической терапии применяют эндоваскулярное лечение (вставление стентов в участок пораженной артерии) чрезкожно.
Хирургическая операция может понадобиться для уменьшения очага некроза и проводится экстренно:
- коронарное шунтирование (открытая операция по замене артерии);
- баллонная ангиопластика (раздувание просвета сосуда при помощи воздуха).
Важнейшим направлением терапии является коррекция и устранение возникающих осложнений. С этой целью назначаются препараты для снижения давления, атропин, антикоагулянты, глюкокортикостероиды, НПВП. Как правило, аспирин принимается после инфаркта длительно наряду с антидепрессантами, транквилизаторами. Нередко требуются повторные реанимационные меры или срочная операция. При разрыве сердечной мышцы летальный исход неизбежен.
Образ жизни и реабилитация
Начиная с первых дней самостоятельного питания больной должен придерживаться диеты № 10, ограничивающей соль и животные жиры, кушать как можно больше овощной и молочнокислой пищи, следить за опорожнением кишечника.
Гимнастика направлена на разминку мышц, суставов. Позже присоединяют динамические упражнения со строгим противопоказанием к силовым тренировкам, бегу, подъему тяжестей.
Лечение народными методами

По возвращению домой для восстановления работы сердца рекомендуется принимать народные средства:
- Измельчить килограмм клюквы и 200 г. чеснока, добавить 100 г. меда. Принимать по ложке дважды в день.
- Ежедневно нужно есть миндаль, курагу, грецкий орех, виноград, а также принимать по 1 ложке орехового масла.
- Соединить плоды боярышника, корень валерианы, цветы клевера, траву мелиссы, кипрея, лабазника в равных частях. Заварить ложку сбора 200 мл. воды. Средство принимать по 50 мл. трижды в сутки.
- Отжать сок из моркови (100 мл.), добавить 1 ч.л. растительного масла, выпить за один прием. Курс лечения — 2 недели.
Профилактика инфаркта миокарда
Для предотвращения заболевания нужно устранить факторы риска его появления:
- Отказаться от курения.
- Нормализовать уровень холестерина, устранить лишний вес, правильно питаться.
- Вести активный образ жизни, практиковать рациональные физические нагрузки.
- Своевременно диагностировать и лечить болезни сердечно-сосудистой системы, сахарный диабет, особенно — в пожилом возрасте.
