Содержание:
- Что происходит в организме?
- Как протекает рассеянный склероз?
- Причины заболевания
- Классификация и виды
- Симптоматика
- Последствия заболевания для человека
- Диагностика
- Как лечить заболевание?
- Образ жизни, рекомендации и реабилитация
- Как улучшить память народными средствами?
- Профилактика
Рассеянный склероз (множественный склероз) — неврологическое аутоиммунное заболевание, носящее хроническое прогрессирующее течение, характеризующееся поражением белого вещества головного, спинного мозга, миелиновой оболочки нервных волокон, появлением очагов демиелинизации и присоединением прочих симптомов. Болезни присуща вариабельность признаков на разных этапах развития.
Кто привержен заболеванию?
Заболевание появляется, преимущественно, в молодом возрасте (16-40 лет). Зафиксированы случаи рассеянного склероза у детей до 1 года, а также у пожилых людей (70 лет и старше). Среди женщин болезнь возникает в 2 раза чаще. Общая статистика заболеваемости: около 50 человек на 100 тыс. населения.
Патогенез: что происходит в организме при рассеянном склерозе?
Предположительно, после попадания в организм вирусов или их длительного персистирования в ткани нервных волокон у лиц с генетической предрасположенностью, нарушениями в белковом обмене, свертываемости крови происходит «запуск» механизма развития болезни. Непосредственная роль в этом процессе принадлежит иммунной системе: Т-лимфоциты с нуклеотидами вирусов образуют специфические аутокомплексы антител, агрессивно направленные против собственных миелиновых клеток.
Существует и другая теория развития склероза: воспалительные заболевания, вызывающие разрушение структуры миелина (например, энцефалит), приводят в состояние сенсибилизации клетки иммунной системы с формированием антигенов, в дальнейшем повреждающих нервные волокна и приводящих к «включению» патологических явлений. Таким образом, рассеянный склероз — первичное или вторичное аутоиммунное заболевание, начинающееся при неблагоприятном стечении многих обстоятельств.
Как протекает рассеянный склероз?
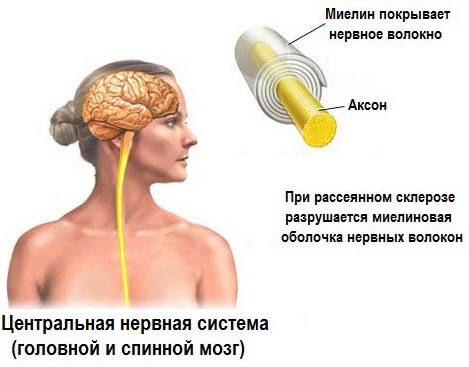
Основные патоморфологические изменения наблюдаются в нервных волокнах головного, спинного мозга. Они сводятся к распаду миелиновых оболочек молодых нервных структур в том или ином отделе, чаще всего — в боковом или заднем столбе спинного мозга, в мозжечке, зрительных нервах.
Процессы сопровождаются отеком нервных волокон, нарушением проводимости импульсов, а позже — образованием множественных склеротических рубцов, бляшек, состоящих из соединительной ткани. Самовосстановление участков миелиновой оболочки приводит к временной ремиссии в состоянии человека.
Причины заболевания
Согласно исследованиям, заболевание мультифакторно. Все же, причины рассеянного склероза носят гипотетический характер.
[tip]Основная теория — возникновение болезни вследствие вирусного поражения после перенесенной краснухи, кори, герпеса, паротита, частицы которых могут длительно существовать в нервных стволах.[/tip]
По наследству болезнь не передается, но родственники человека имеют более высокие риски развития склероза. У многих больных было выявлено наличие определенного антигена, что подтверждает теорию о дефектах в генотипе и подверженности появлению рассеянного склероза.
При сочетании вышеперечисленных условий для развития болезни необходим определяющий фактор — сбой в иммунной системе, вызывающий неадекватную реакцию собственных иммунных клеток, повреждающих миелиновую оболочку.
Способствуют возникновению склероза следующие состояния:
- Проживание в холодных широтах (нехватка витамина Д).
- Гормональные сбои, прочие аутоиммунные заболевания.
- Воздействие радиации.
- Нерациональное питание.
- Стрессы.
- Вакцинация против гепатита В.
- Снижение уровня уратов в организме ниже нормы.
Классификация видов
Существует несколько форм рассеянного склероза, зависящих от области преобладания поражений нервных клеток:
- Спинально-мозжечковая.
- Стволовая.
- Цереброспинальная (наиболее распространенная).
- Оптическая, или болезнь Девика (поражение зрительного нерва и спинного мозга).
По типу течения выделяют 4 разновидности заболевания:
- Ремитирующе-рецидивирующая (обострение склероза сменяется частичной ремиссией, между эпизодами не наблюдается прогрессирования).
- Первично-прогрессирующая (состояние больного постепенно, но неуклонно ухудшается).
- Вторично-прогрессирующая (после длительного ремитирующего течения происходит прогрессирование болезни).
Симптомы и признаки

Клиническая картина заболевания у больных может сильно различаться, что обусловлено зоной локализации очагов демиелинизации.
Наиболее часто рассеянный склероз проявляется следующими симптомами:
- слабость нижних конечностей, частичный паралич;
- парез руки и ноги с правой или левой стороны тела;
- усиление сухожильных, снижение подошвенных, брюшных рефлексов;
- нарушения походки (покачивание, неустойчивость, шарканье ступнями);
- снижение болевой чувствительности;
- тяжесть в ногах, быстрая утомляемость;
- дрожание рук;
- жжение в пальцах конечностей;
- невозможность удержания головы прямо, тремор шеи;
- атрофия мышц, боли в области суставов;
- нарушение координации;
- головная боль, дискомфорт в позвоночнике, в области ребер;
- субфебрильная температура тела.
При поражении зрительного нерва может развиваться полная или частичная потеря зрения, боли и помутнения в глазах, двоение предметов, нистагм (невозможность полноценного движения глазного яблока).
Мозжечковый склероз приводит к затруднению дыхания, нарушениям речи (отрывистость слов), задержке мочи, недержанию кала, импотенции, отсутствию полового влечения.
Бляшки, локализующиеся на внутричерепных нервах, вызывают отек и атрофию, невриты зрительного и лицевого нервов, изменение поля зрении, онемение лица, боли в области лба, скул, головокружения, потемнения в глазах. Поражение периферических спинномозговых нервов характеризуется снижением интеллекта и памяти, самокритики, концентрации внимания, развитием психических расстройств (депрессий, эйфорий, апатии, злобы, истерий, а иногда и — фобий, маниакальных припадков), судорог.
Последствия заболевания для человека
Заболеванию присуще длительное течение с временной обратимостью симптомокомплекса. В запущенных случаях ремиссии наблюдаются все реже, признаки болезни стойки и выражены. Чаще всего рассеянный склероз неуклонно прогрессирует, нередко из более легкой формы перетекая в тяжелую. Рецидивы, как правило, протекают сложнее, приводя к появлению новых симптомов.
Поздние стадии склероза при отсутствии мер терапии вызывают серьезные нарушения движений тела, иногда — неспособность выполнить простейшие из них.
Такие больные полностью зависимы от окружающих. Инвалидность может наступить через 2-30 лет после появления первых симптомов. Причиной летального исхода чаще становятся осложнения и сопутствующие заболевания, вызванные неадекватной работой тех или иных органов: уро-сепсис, пневмония, почечная недостаточность, пиелонефриты. Большую опасность представляет собой формирование склеротических бляшек на блуждающем нерве и его ответвлениях, а также тяжелое поражение спинномозговых нервов с остро прогрессирующим течением склероза, что может вызвать смерть больного.
Сколько живут с рассеянным склерозом?
Прогноз на выживаемость: около четверти больных погибает в течение 25 лет с момента начала болезни. До 50% людей длительно сохраняют трудоспособность, до 70% — возможность передвижения без посторонней помощи. Во время ремиссий больные ведут нормальную жизнь.
Рассеянный склероз и беременность
Непредсказуемость течения болезни может осложнить период вынашивания плода. Все же, рассеянный склероз — не противопоказание к беременности.
Доказано, что заболевание ослабляет свою выраженность при гестации, его прогрессирование замедляется. Наоборот, первые 3 месяца после родов — время наибольшего риска обострения, поэтому будущая мама еще перед зачатием должна оценить возможность помощи со стороны близких по уходу за ребенком, а также выяснить методы профилактики рецидивов при беременности, влияние лекарственных препаратов от склероза на плод. Чаще всего, медикаментозную терапию заболевания отменяют еще за 6 месяцев до зачатия.
Диагностика
Обследование и постановка диагноза осуществляется неврологом.
Из лабораторных методов исследований применяются:
- пункция цереброспинальной жидкости;
- анализ крови на содержание общего иммуноглобулина.
Инструментальная диагностика рассеянного склероза включает:
- измерение зрительных и слуховых потенциалов;
- КТ или МРТ головного мозга.
Дифференцируют болезнь с опухолями мозга, инфекционными поражениями нервной системы, болезнью Бехчета, адренолейкодистрофией, системной красной волчанкой, васкулитами, нехваткой витамина В12, саркоидозом, инфарктом мозга.
Лечение рассеянного склероза

При обострениях больного помещают в стационар. В остальное время человек лечится амбулаторно.
Специфическая терапия рассеянного склероза применяется не во всех лечебных учреждениях и не оказывает влияния на первично-прогрессирующее течение заболевания. Существуют препараты, способны повлиять на замедление нарушения функций нервных волокон: бета-интерфероны (авонекс, бетаферон), аминокислотные полимеры (копаксон), моноклональные антитела (тисабри), цитостатики (митоксантрон). Все лекарства имеют множество побочных эффектов и отличаются высокой стоимостью, поэтому не нашли широкого применения в лечении склероза. Интерфероны могут назначаться в профилактических дозировках.
Симптоматическая терапия подбирается индивидуально, направлена на снижение выраженности клинической картины, а также на лечение осложнений и включает:
- Подавление механизмов аутоаллергии во время обострения: иммуносупрессоры — кортикостероидные препараты (преднизолон, дексаметазон), цитостатики (циклофосфан, азатиоприн, метотрексат). При тяжелом течении — пульс-терапия метилпреднизолоном.
- Антигистаминные средства (тавегил, супрастин, пипольфен, димедрол).
- Препараты для активации метаболизма и нейропротекторы (церебролизин, актовегин, пиридитол, витамины группы В, глицин, никотиновая кислота, метионин, линетол, левокарнитин).
- Средства для улучшения состояния сосудов (пентоксифиллин, циннаризин, рутин, витамин С, кальция хлорид).
- При выраженных психических расстройствах — психотропные средства, транквилизаторы, антидепрессанты.
- Для снятия спазма и повышенного тонуса мышц — миорелаксанты (баклофен, листенон, акатинол, мидокалм, сирдалуд).
- С целью уменьшения болей — НПВП (кеторолак, ибупрофен, диклофенак, имипрамин).
- При нарушениях мочеиспускания — катетеризация, препараты — пропантелин, оксибутинин, адреноблокаторы.
- При сильной утомляемости — нейромидин, амантадин.
- В период ремиссии — иммуномодуляторы (амиксин, циклоферон).
- Из физиотерапевтических мер применяют аппликации озокерита, индуктотермию, электросон, миостимуляцию мышц, массаж.
- Положительно зарекомендовали себя процедуры по переливанию крови, плазмафарез, введение аутовакцин и аутосывороток.
- При неэффективности медикаментозного лечения и развития паралича обоих конечностей применяют оперативное вмешательство — ризотомию (перерезка передних нервных корешков). При этом могут сохраняться частичные параличи, но функция органов таза и мышц улучшается.
Экспериментальные методики терапии рассеянного склероза направлены на использование высоких доз иммуносупрессоров с последующей пересадкой стволовых клеток.
Образ жизни, рекомендации и реабилитация
Все больные рассеянным склерозом должны проходить медицинское обследование, включая МРТ головы и спинного мозга, иммунограмму, электромиографию, 1 раз в год, а осмотр у окулиста и уролога — 2-3 раза в год.
В качестве мер реабилитации необходимо выполнять физические упражнения с легкой нагрузкой, массаж мышц спины, конечностей, регулярно проходить курсы рефлексотерапии, общеукрепляющее санаторно-курортное лечение, питаться рационально с потреблением большого количества витаминной пищи.
Близкие больного должны обеспечить ему эмоциональную поддержку, помочь с социальной адаптацией. Должный уход за лежачими больными может значительно продлить им жизнь.
Лечение народными средствами

Народные рецепты помогут улучшить память, повысить двигательную активность, снизить болевые ощущения:
- Заполнить соцветиями красного клевера банку (1л.) Залить бутылкой водки, настоять 2 недели. Пить перед сном по 1 ложке, курс — 3 месяца.
- Настойку прополиса принимать таким образом: за 30 мин. до еды, по 20 капель. Ежедневно нужно пить средство по 3 раза, курс терапии — до 4-х месяцев.
- В таком же режиме, что и в предыдущем рецепте, потребляют смесь 10 капель маточного молочка с 1 ч.л. меда. Через 10 дней делается перерыв (на 2 недели), далее курс повторяют.
- Полезным будет пить настой листьев гинкго билоба (по 1 л. на стакан воды) в течение месяца.
- Для восстановления мышц принимают ванны с настоем хвои ели, лиственницы, кедра.
Профилактика
Специфических мер профилактики не разработано. Людям с предрасположенностью к аллергиям, слабым иммунитетом рекомендуется:
- Избегать стрессов, переутомлений (умственных, физических).
- Предотвращать инфекционные заболевания.
- Не перегреваться и не переохлаждаться.
- Вести здоровый, активный образ жизни.
- Исключать травмы головы, спины.
- Правильно питаться, укреплять иммунитет.
