Содержание:
- Что происходит при аппендиците?
- Классификация
- Причины и факторы риска
- Симптомы и признаки
- Какие последствия?
- Диагностика
- Лечение
- Образ жизни и реабилитация
Острый аппендицит — заболевание, сопровождающееся воспалением аппендикса — червеобразного отростка, расположенного на слепой кишке. Аппендикс является продолжением этой кишки величиной 7-10 см. Свое «взрослое» положение он занимает только к подростковому возрасту, в некоторых случаях оставаясь в нетипичном состоянии и приводя к ошибкам диагностики при воспалении.
Кто привержен заболеванию?
Распространенность острого аппендицита — около 3% среди всего населения. Наиболее часто болезнь развивается в возрасте 12-30 лет, составляя значительную долю (до 85%) острых состояний, подвергающихся экстренной хирургии.
Аппендицит у детей младшего возраста и пожилых лиц встречается реже (не более 15% среди всех больных).
У беременных риск появления болезни довольно высок — до 2% среди всех будущих матерей. Летальность от острого заболевания — около 0,2%.
Что происходит при аппендиците?
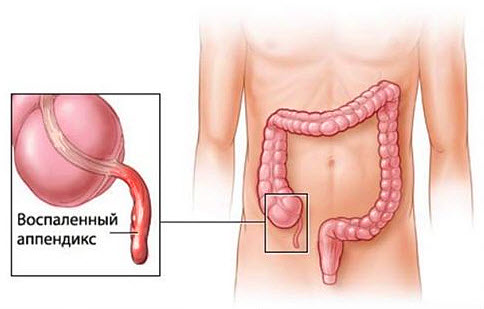
По ряду причин наблюдается спазм гладкой мускулатуры стенок аппендикса, что влечет нарушение эвакуации его содержимого, сжатие мышечного слоя сосудов, отек отростка, повышение давления в нем. Эти процессы вызывают локальное нарушение питания слизистой оболочки кишки, ее асептическое воспаление, а позже — и присоединение бактериальной инвазии.
Как правило, в течение 24-х часов процесс приводит к раздражению брюшины, при отсутствии лечения — к развитию стойкой ишемии, абсцессу и некрозу тканей аппендикса, его перфорации и выходу гнойно-фекального содержимого в брюшную полость.
Классификация видов острого аппендицита
Выделяют несколько видов (стадий) аппендицита:
- Катаральный (простой). На такой стадии воспаление может регрессировать.
- Деструктивный. Процессы приводят к необратимым нарушениям структуры и функций аппендикса.
Среди группы деструктивных острых аппендицитов выделяют:
- Острый флегмонозный аппендицит (сильное утолщение отростка, гиперемия и отечность, покрытие его фибринозным налетом, инфильтрация лейкоцитами).
- Острый гангренозный аппендицит (появление признаков некроза аппендикса, гнойного выпота).
- Эмпиема червеобразного отростка (в результате полной закупорки отростка в нем формируется гнойная полость; встречается довольно редко).
- Перфоративный аппендицит (прорыв аппендикса, излитие его содержимого в брюшную полость).
У некоторых людей расположение отростка может быть нехарактерным, что чаще наблюдается у детей. В связи с этим существует классификация острого аппендицита по зоне расположения отростка:
- тазовое;
- ретроцекальное;
- в правой подвздошной зоне;
- подпеченочное;
- левостороннее.
Причины аппендицита
Первичный острый аппендицит возникает по причине тромбоза артерии аппендикса. Все прочие причины относят к вторичным воспалительным явлениям в червеобразном отростке. На определенном этапе происходит поражение отростка инфекционными частицами.
[tip]Чаще всего воспаление при заболевании вызвано анаэробными кокками (до 90%), аэробными возбудителями — клебсиеллой, кишечной палочкой (до 8%), вирусами (не более 2%).[/tip]
Явлениями, которые могут спровоцировать развитие острого процесса, могут стать:
- Закупорка отверстия отростка или попадание вглубь него твердых каловых масс (каловых камней).
- Вирусные и бактериальные инфекционные заболевания, приводящие к дегидратации организма и воспалению лимфатических узлов вблизи аппендикса (преимущественно, острые кишечные инфекции).
- Интоксикация и последующее воспаление отростка из-за глистной инвазии, закупорка аппендикса паразитами.
- Рубцовые (спаечные) процессы, развивающиеся вследствие операций на органах брюшной полости.
- Попадание различных предметов, твердых частиц в аппендикс, повреждение ими его слизистой оболочки и проникновение в рану бактериальных агентов.
- Заболевания, связанные с нарушением моторики кишечника (по причине застоя кала в отростке).
- Некоторые болезни сосудов, приводящие к нарушению кровоснабжения аппендикса.
- Занесение бактерий в отросток лимфогенным путем.
- У женщин: воспаление придатков может спровоцировать переход инфекции на аппендикс.
Факторы риска для возникновения острого аппендицита:
- Неправильное питание (малое количество клетчатки, излишек мясной пищи).
- Переедание, ожирение.
- Иммунодефицитные состояния.
- Врожденный изгиб слепой кишки, увеличенный размер аппендикса.
- Атеросклероз сосудов.
- Аритмии.
- Туберкулез.
- Дисбактериоз кишечника.
- Стрессы.
- Вредные привычки.
- Сильные переохлаждения.
Частота возникновения острого аппендицита у беременных объясняется смещением слепой кишки из-за ее сдавливания растущим в матке плодом, перегибами и растяжениями аппендикса, ухудшением его кровоснабжения, склонностью женщин к запорам.
Симптомы
В зависимости от стадии острых процессов клиника заболевания может быть различна.
Катаральный аппендицит. Как правило, стадия длится от нескольких минут до 6 часов. Основной симптом — резкие, схваткообразные или же тупые, ноющие боли в животе, способные появляться ночью или рано утром (это обусловлено влиянием блуждающего нерва на протекающие процессы). Область локализации болей — эпигастрий, правая или левая часть живота. Характерна и периодическая смена болезненной зоны.
Через некоторое время боль усиливается и окончательно смещается в правую подвздошную область (при условии типичного расположения отростка). Такое «перетекание» — специфический симптом аппендицита (синдром Кохера-Волковича), так же, как и синдром Раздольского (при легком нажиме на симметричные точки с правой и левой стороны живота отмечается болезненность правой области).
Дополнительные признаки катарального аппендицита:
- тошнота;
- рвота (чаще — однократная);
- повышение температуры (до 38 градусов);
- отсутствие стула;
- при тазовом расположении аппендикса — многократный понос;
- изредка — нарушения мочеиспускания;
- болезненность некоторых зон при глубокой пальпации;
- усиление боли при прощупывании в положении лежа на левом боку;
- уменьшение боли при сгибании правой ноги в области тазобедренного сочленения;
- значительное увеличение числа лейкоцитов в крови;
- со стороны сердечно-сосудистой системы изменений не наблюдается, живот не вздут, дыхание ровное.
Флегмонозный аппендицит. Может продолжаться 6-24 часа; именно на этой стадии больного привозят в стационар наиболее часто. Боли носят постоянный характер, интенсивные, пульсирующие, тошнота становится выраженной.
При флегмонозном аппендиците на фоне перехода воспаления на брюшину присоединяются перитонеальные симптомы: напряжение мышц живота, отставание правой подвздошной области при дыхании, усиление боли при нажиме на живот и резком отводе руки, а также при скользящих движениях в направлении от ребер до правого паха.
Гангренозный аппендицит (появляется через 24-72 часа). Может наблюдаться уменьшение болей, падение уровня лейкоцитов в крови. В то же время интоксикация нарастает (вследствие всасывания продуктов некроза аппендикса), человек слабеет, могут присоединяться обмороки, рвота, высокая лихорадка (выше 39 градусов). Если на этой стадии не выполнить срочную операцию, риск летального исхода очень высок.
Перфоративный аппендицит. Происходит прободение стенки аппендикса, что симптоматически проявляется острейшей болью во всем животе с постоянно нарастающей интенсивностью, рвотой «фонтаном», слабостью, жаждой. Язык больного обложен коричневым налетом, присутствует тахикардия, вновь появляется напряженность брюшной стенки. Температура тела может повыситься до критических отметок. Если живот быстро вздувается, это означает перетекание процесса в острый гнойный перитонит. В редких случаях в брюшине формируется локальный гнойник.
Атипичные формы аппендицита могут вызывать нехарактерную локализацию болей (над лобком, в левой стороне живота, в левом паху), отсутствие тошноты, стул со слизью, увеличение желчного пузыря. При развитии острого заболевания у детей нарастание симптомов происходит гораздо быстрее, чем у взрослых, что обуславливает высокий риск перитонита. Напротив, у пожилых больных аппендицит может проявляться стерто, в результате чего есть опасность несвоевременной диагностики и операции.
Последствия и осложнения
Большие неприятности при аппендиците могут угрожать беременной: в связи с затрудненной диагностикой атипичная локализация болей может приводить к затягиванию патологических процессов.
Ухудшает прогноз на выздоровление в любом возрасте и появление осложнений, наличие сахарного диабета, тяжелых кардиологических заболеваний, легочной недостаточности.
Наиболее частыми осложнениями являются: ограниченный или распространенный перитонит, пилефлебит, спайки кишечника, септикопиемия, флегмона забрюшинной клетчатки, появление гнойников в печени. Большинство из этих заболеваний могут стать причиной летального исхода.
Диагностирование
Основные методы обследований при диагностике острой формы заболевания:
- общий анализ крови (обнаруживают лейкоцитоз, нейтрофилез);
- общий анализ мочи (нередко выявляются эритроциты);
Из инструментальных исследований наиболее точно состояние брюшины может отразить диагностическая лапароскопия. При отсутствии возможности проведения инвазивных методов диагностики применяют ректоскопию, гинекологический осмотр (выявление болезненности стенок прямой кишки), обзорную рентгенографию брюшины, УЗИ органов брюшной полости.
Дифференциальный диагноз
Дифференциальный диагноз ставится с почечной коликой, пиелонефритом, внематочной беременностью, энтеритом, аднекситом, холециститом, панкреатитом, язвой двенадцатиперстной кишки, пневмонией, опоясывающим лишаем.
К какому врачу обращаться при аппендиците?
Для экстренного оперативного лечения нужно обратиться в хирургическое отделение дежурной больницы.
Первая помощь человеку
При первых признаках заболевания вызывают скорую помощь.
До ее приезда человека укладывают в горизонтальное положение. На живот допускается накладывание холодных компрессов, льда. Ни в коем случае нельзя давать слабительные средства, греть область брюшины. Обезболивающие, как правило, оказываются неэффективными. В случае стихания болей нельзя отменять визит к врачу, так как подобное состояние может означать приближение гангренозной формы аппендицита и развитие перитонита.
Лечение аппендицита
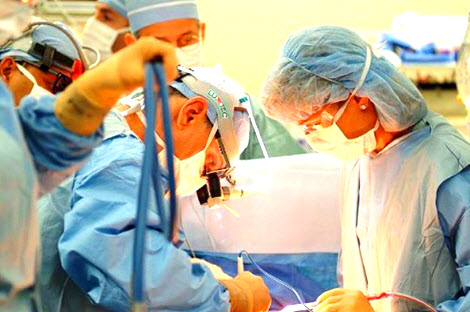
Срочная госпитализация больного обязательна при любом подозрении на аппендицит. Диагностические мероприятия выполняются уже в стационаре в экстренном порядке. При отсутствии врача подобная диагностика входит в программу сестринского процесса. Лечение болезни только хирургическое: операция аппендэктомия.
Хирургия воспаленного аппендикса может выполняться полостным или лапароскопическим путем:
- Открытая аппендэктомия назначается при остром аппендиците, перешедшем в деструктивные стадии.
- Лапароскопическая аппендэктомия — разрешается на начальных стадиях воспаления, предпочтительна у больных с излишним весом и при сомнительном диагнозе.
- Малоинвазивная транслюминарная операция. Самый современный способ лечения аппендицита, сводится к введению в брюшину гибких инструментов через желудок или влагалище и извлечение пораженного участка кишки.
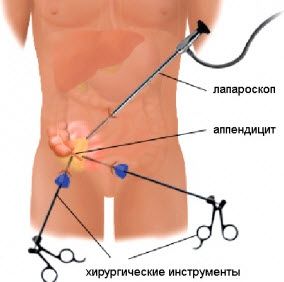
У молодых людей худощавого телосложения операция чаще всего проводится под местной анестезией, у пожилых, детей, беременных, тучных пациентов — только под общим обезболиванием. При явлениях перитонита в обязательном порядке до и после операции вводятся антибактериальные препараты (инъекционно курсом до 10 дней), а также метронидазол (5 дней).
Образ жизни и реабилитация
К послеоперационным осложнениям относят нагноение ран, образование свищей, кровотечения из раны, непроходимость и спайки кишечника. Для предотвращения этих явлений нужно строго соблюдать предписания врача:
- сохранять постельный режим (в первое время);
- кушать только здоровую пищу;
- приступать к разминке конечностей и ЛФК в сроки, обозначенные врачом;
- следить за опорожнением кишечника;
- соблюдать период нетрудоспособности согласно больничному листу (14-40 дней).
Профилактика аппендицита
Специфических мер профилактики не существует. Врачи рекомендуют лишь правильное питание с обилием клетчатки, предотвращение запоров и своевременное обращение к врачу при болях в животе.
